CORRESPONDENCIA
Ivan González Poveda
Hospital Regional Universitario de Málaga
29010 Málaga
ivangpoveda@gmail.comCITA ESTE TRABAJO
González Poveda I,Mera Santiago S. Diverticulitis Hinchey III y IV: Resección con Anastomosis vs Procedimiento de Hartmann. Cir Andal. 2021;32(4):xxx-xx.
INTRODUCCIÓN
Alrededor del 35% de los pacientes con diverticulitis aguda se presentan como un cuadro complicado de tipo perforativo con peritonitis purulenta o fecaloidea (Hinchey III y IV)[1]. Estos pacientes precisarán un rápido diagnóstico y tratamiento, el cual incluirá fluidos y antibioterapia intravenosa e intervención quirúrgica urgente. El tratamiento quirúrgico de la diverticulitis perforada más utilizado tradicionalmente ha sido la resección del segmento colónico afecto y la confección de una colostomía temporal (procedimiento de Hartmann). El hecho de realizar una anastomosis primaria de colon, con o sin ileostomía de protección, ha estado en entredicho aduciendo falta de seguridad para el paciente con este último procedimiento.
Lo cierto es que en las últimas décadas son múltiples los artículos que abordan esta disyuntiva terapéutica. Es más, hay distintas sociedades científicas que recogen en sus últimas revisiones y guías de actuación ante la diverticulitis distintos grados de recomendación (tabla 1) que hacen que debamos plantearnos que la anastomosis primaria es segura en estos casos.
Tabla 1
Grado de recomendación anastomosis primaria
| Sociedad científica | Grado de recomendación |
| American Society of Colon and Rectal Surgeon2 | Recomendación fuerte basada en evidencia de grado moderado, 1B |
| World Society of Emergency Surgery3 | Recomendación débil basada en evidencia de grado bajo, 2B |
| European Society of Coloproctology4 | Recomendación débil basada en evidencia de grado bajo, 2 |
El artículo de revisión de 2011[5] basado en los datos norteamericanos sobre diverticulitis, nos indica la tendencia a no realizar colostomía en las diverticulitis complicadas, pasando del 61% en 2002 al 54% en 2007, con, por tanto, un incremento de la anastomosis primaria de un 7%.
Un análisis de la base NSQIP (National Surgical Quality Improvement Program) de la American College of Surgeons, evaluó 2729 pacientes intervenidos de urgencias por diverticulitis complicada a los que se les realizó intervención de Hartmann (IH, 2521) o anastomosis primaria (AP) con ileostomía (208). El análisis inicial mostró que los pacientes sometidos a una IH presentaban más comorbilidades (p.e. enfermedad pulmonar crónica 9,8% vs 4,8%, p=0,01), situación de shock séptico (11,1% vs 5,3%, p=0,01) y mayor mortalidad (7,6% vs 2,9%, p=0,01) con respecto a aquéllos a los que se realizó AP con ileostomía. Sin embargo, el análisis multivariante no demostró diferencias en la morbi-mortalidad entre ambos grupos, concluyendo que la AP con ileostomía de protección es segura en este perfil de paciente[6].
Serían Binda et al[7] en su ensayo aleatorio y multicéntrico quienes, tras reclutar 90 pacientes (56 colostomías y 34 anastomosis primarias) concluirían que no existían diferencias significativas en cuanto a mortalidad (10,7% vs 2,2%; p=0,24) y morbilidad (46,4% vs 35,3%; p=0,38) entre realizar una intervención de Hartmann o anastomosis primaria. Donde sí se encontró diferencia significativa fue en la morbilidad tras la reconstrucción del tránsito, siendo de 23,5% en el grupo IH frente a 4,5% en AP con ileostomía con una p=0,05.
Tabla 2
Resumen datos ensayos clínicos
Los ensayos clínicos prospectivo randomizados y multicéntricos ColonPerfRCT[8] y DIVERTI[9],[10] llegan a la conclusión que la morbilidad y la mortalidad es la misma tanto si se realiza IH o AP (en este caso siempre con ileostomía de protección), sin embargo tanto el porcentaje de cierre de estoma (ColonPerfRCT 57% IH vs 90% AP; p=0,005) (DIVERTI 65% vs 96%; P=0,0001) como la morbilidad secundaria (ColonPerfRCT 20% vs 0%; p=0,046) (DIVERTI 21,2% vs 12,5; p=0,3490) al mismo fueron significativamente a favor del grupo al que se realizó AP.
El ensayo de superioridad LADIES[11] multicéntrico, randomizado y abierto realizado entre 2013 y 2016 se establece como objetivo primario el no presentar estoma a los 12 meses de la cirugía. En este caso se deja la decisión de realizar o no ileostomía de protección a los pacientes, en manos del cirujano que lleva a cabo la intervención con AP. Establece que no existen diferencias significativas en términos de mortalidad (3% IH vs 6% AP; p=0,44) y morbilidad (44% vs 35%; p=0,6), amén que la reconstrucción del tránsito es significativamente mayor en el grupo de AP, reconstruyéndose el 95% de los pacientes frente al 71,7 en el grupo IH, con mejores resultados en cuanto a morbilidad también (30% IH vs 8% AP; p= 0,023).
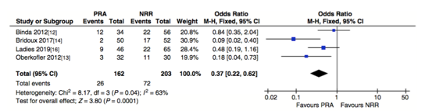
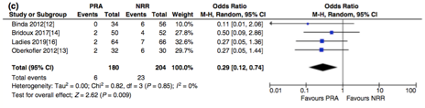
Más recientemente tenemos el meta-análisis realizado por Gachabayov et al[12] en el que, tras incluir 4 estudios, evalúan los resultados en términos de morbi-mortalidad, infecciones de órganos y espacios e índice de reconversiones del tránsito de los pacientes con diverticulitis complicada que precisan cirugía urgente, ya sea IH o AP (con o sin ileostomía) y también tras reconstrucción del tránsito si está se llevó a cabo. Teniendo en cuenta las limitaciones que los propios autores describen, escaso número de pacientes en los estudios incluidos en el análisis y la finalización temprana de los mismos debido a esto, concluyen que la AP está asociada a mejores resultados a corto y largo plazo, siendo significativamente mejor en la proporción de infecciones de órganos y espacios, y en el número de reconstrucciones del tránsito.
Figura 2
Resultado meta-análisis proporción de no reconversión del tránsito. Tomado de Gachabayov et al 1212.
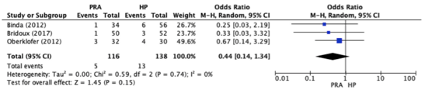
Figura 3
Resultado meta-análisis de los ensayos controlados en términos de mortalidad. Tomado de Halim et al 13.
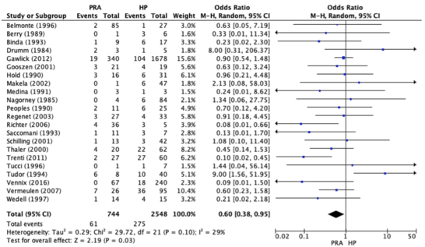
Figura 4
Resultado meta-análisis de estudios observacionales en términos de mortalidad. Tomado de Halim et al13.
En la revisión sistemática y meta-análisis realizado por Halim et al[13] se incluyeron un total de 25 estudios (22 retrospectivos y 3 ensayos controlados randomizados), con un total de 3546 pacientes, y valoraron que procedimiento (IH vs AP) presentaba resultados más favorables. La conclusión del análisis de los estudios observacionales es que la AP tiene mejores resultados en términos de mortalidad 8,2% frente a 10,8% de la IH (OR 0,60; 95% CI, 0,38-0,95; p=0,03). Sin embargo, el meta-análisis de los ensayos controlados no demostró dichas diferencias. Basados en estos resultados creen que ambos procedimientos son aceptables.
Por todo esto, y sin ser tan taxativos como Acuna et al[14] cuando publican que con la evidencia existente a este respecto se hacen innecesarios más ensayos clínicos y meta-análisis, podemos concluir que en pacientes que presenten una diverticulitis complicada con peritonitis aguda purulenta o fecal, es segura la realización de anastomosis primaria con o sin ileostomía de protección, frente a la intervención de Hartmann, que podría ser considerada como primera elección en pacientes inmunocomprometidos y hemodinámicamente inestables[11],[15].